Кандидоз
Кандидоз
Кандидоз— оппортунистический микоз, протекающий с поражениями слизистых оболочек и кожных покровов; у пациентов с тяжёлыми иммунодефицитными состояниями возможны диссеминированные формы, чаще с поражением лёгких и органов ЖКТ.
Этиология.
Возбудители— дрожжеподобные грибки рода Candida. 90% поражений вызывает Candida albicans (к ней отнесена также Candida stellatoidea). Прочие возбудители — Candida tropicalis, Candida krusei, Candida lusitaniae, Candida parapsilosis, Candida kefyr (раньше Candida pseudotropicalis), Candida guillermondii, Candida (Torulopsis) glabrata и очень редко — Candida rugosa, Candida utilis, Candida lipolytica, Candida zeylanoides.
Кандидоз - факторы риска
Гематогенный диссеминированкый кандидоз Ней-тропенияАнтибиотикотерапияДлительная катетеризация кровеносных сосудовПредшествующий гемодиализКожно-слизистый кандидоз Иммуносупрессия Антибиотикотерапия Спринцевания и химическое раздражение влагалищаВагиниты Ношение зубных протезов Длительный приём глюкокортикоиды Приём перораль-ных контрацептивов Гипергликемия.Эпидемиология.
Кандиды широко распространены в природе, в основном на растительных субстратах, различных бытовых предметах, особенно на детских игрушках. Candida albicans в норме присутствует в ротовой полости, ЖКТ, влагалище и, иногда на коже. Кандидоз регистрируют только у человека. Заболеваемость существенно увеличилась с началом применения антибиотиков и прогрессирует в настоящее время. Кандиды — одни из наиболее распространённых возбудителей оппортунистических микозов. Любые иммунодефицит-ные состояния и нарушение нормального микробного ценоза приводят к началу заболевания. Способность передачи возбудителя при бытовых контактах не определена, но инфицирование детей происходит при прохождении через родовые пути или при кормлении грудью. Урогенитальный кандидоз передаётся половым путём. Патогенез. При диссеминированных поражениях отмечают формирование очагов некроза и нейтрофильной воспалительной инфильтрации. Развитию каидидоза способствуют повреждения кожных покровов, повышенное потоотделение, мацерации. Сухая неповреждённая кожа резистентна к Candida albicans. Чрезмерному росту Candida albicans способствуют нарушения микробного ценоза организма, вызванные неадекватным применением антибиотиков широкого спектра действия или изменениями микроокружения. Развитию кандидоза способствуют обменные и гормональные нарушения (в частности, сахарный диабет, беременность, а также приём пероральных контрацептивов). Иммунодефицитные состояния и приём иммунодепрессантов (в частности, глюкокортикоидов) способны вызывать молниеносные формы и хронический кандидоз кожи и слизистых оболочек. Генетические аспекты. Кандидоз — спутник многочисленных наследуемых иммунодефицитов.
Примеры:
Кандидоз семейный хронический (114580, R) постоянно сопровождают вирусные инфекции, характерны алопецйя, выпадение зубовКандидоз семейный хронический кожно-слизистый (*212050, р) поражает кожу, ногти, характерны постоянная молочница, дефицит железаСиндром аутоиммунный полигландулярный типа IСиндром гипериммуноглобулинемии Е (147060, R) с дефектом хемотаксиса нейтрофильных лейкоцитовСиндром Иова.Молочница: возможно ли избавиться самостоятельно?
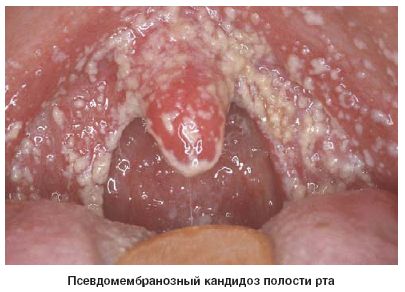
Кандидоз - клиническая картина
Поверхностный кандидоз развивается на участках кожи с относительно высокой температурой и влажностью, при мацерациях кожных покровов, связанных с регулярным контактом с водой.Кандидозное интертриго наблюдают при опрелостях: эритематозные или везикуло-пустулёзные высыпания с мацерацией (зачастую в области крупных кожных складок у детей), что приводит к развитию эрозий; беловатые некротизиро-ванные участки эпителия с изъязвлёнными краями.Пелёночный дерматит наиболее часто вызывает Candida albicans: шелушащаяся сыпь или везикуло-пустулёзные высыпания, сопровождаемые воспалением и интенсивным зудом.Паронихии и онихии зачастую вызывает Candida albicans; наиболее часто поражения наблюдают при мацерациях кистей и стоп, вызванных постоянными контактами с водой (у мойщиков посуды и прачек); характерно утолщение и обесцвечивание ногтевых пластинок, реже — выпадение ногтей.Кожно-слизистый кандидоз наиболее часто наблюдают в ротовой полости и влагалище.Кандидоз ротовой полости (молочница) — характерное следствие приёма антибиотиков широкого спектра действия или иммунодефицитных состояний. Типичные проявления -белые или желтоватые бляшки на поверхности слизистой оболочки; они безболезненны и не сливаются. Поражения часто сочетаются с диффузной эритемой, толстыми тёмно-коричневыми наложениями, глубокими трещинами и повышенной сухостью слизистой оболочки.Кандидозный вульвовагинит, вызванный Candida albicans, широко распространён среди женщин, принимающих пероральные или использующих внутриматочные контрацептивы, либо находящихся в III триместре беременности (состояние опосредовано иммунодепрессивным действием высоких концентраций прогестерона и фактора, связанного с а-глобулином сыворотки). Может протекать бессимптомно или вызывать интенсивный зуд или чувство дискомфорта. Выражается выделениями типа белей или плёнок различной толщины в виде прессованного сыра. На слизистой оболочке влагалища, половых губах, вульве и других областях промежности наблюдают красноватые пятна.Хронический кожно-слизистый кандидоз — редкая патология, опосредованная дефектами Т-лимфоцитов; возможны поражения кожных покровов (включая кожу волосистой части головы), слизистых оболочек (хейлит, эзофагит), онихии и паронихии. В наиболее тяжёлых случаях наблюдают гранулематозный кожный кандидоз с появлением на коже и ногтях инфильтратов с нечёткими контурами, покрывающихся позднее серозно-кровянистыми корками, пронизанными мицелием.Диссеминированный кандидоз (кандидозный сепсис, системный кандидоз) характеризуется тяжёлым течением, высокой лихорадкой неправильного типа и поражением различных органов (лёгких, почек, мозга, ЖКТ и др.). Диссеминирование поверхностных кандидозов наблюдают редко. Кандидозный эндокардит. Симптомы: высокая температура тела, боли в области сердца, сердечные шумы, увеличение селезёнки, анемия.Лёгочные поражения сопровождаются развитием инфильтратов, включающих псевдомицелий возбудителя, иногда он прорастает в кровеносные сосуды. Симптомы: сильный кашель, вначале сухой, затем с малым количеством вязкой слизисто-гнойной мокроты, иногда с прожилками крови. Рентгенологически инфильтраты чаще выявляют в нижних долях, нередко наблюдают распад с образованием полостей и вовлечение в процесс плевры.Кандидозная септицемия сходна с сепсисом другой этиологии.Поражения глаз: кандидозный ретинит и кандидозный панофтальмит.Кандидозный менинги.При кандидозе ЖКТ отмечают боли в животе, вздутие кишечника, диарею с примесью крови в стуле. Кандидоз печени — комбинированное гранулематозное поражение печени и селезёнки при инвазивном росте Candida albicans у лиц с иммунодефицитными состояниями. Основной клинический признак — лихорадка. Выявляют признаки кандидоза ротоглотки, возможна боль или болезненность при пальпации в правой подрёберной области. Изменения функциональных проб печени: умеренное повышение содержания билирубина и активности ферментов.Кандидоз - методы исследования
Диссеминированный кандидоз Выделение возбудителя из крови (более предпочтительны посевы из лизатов или центрифугатов), СМЖ, перикардиальной жидкости. Диагноз более вероятен при выделении возбудителя из нескольких областей организма При отрицательных результатах выделения — биопсия или аспирация образцов из очагов пораженийЛапаротомия или лапаро-скопия при кандидозе печени: находят мелкие белые узелки,.не превышающие в диаметре 5 ммКожно-слизистый кандидоз Микроскопия клинического материала, обработанного 10% р-ром КОН или окрашенного по Грому (выявляют грамположительные дрожжевые клетки) Выделение возбудителя проводят посевом на обычные микологические среды или кровяной агар Рентгенография с сульфатом бария при кандидозном эзофагите: выявляют синдром булыжной мостовой и, реже, фистулу или расширение пищевода (вследствие денервации)При эзофагите — эндоскопическая биопсия. Обнаружение молочницы и дисфагии у ВИЧ-инфицированных со снижением выраженности проявлений при приёме противогрибковых средств позволяет установить предварительный диагноз кандидозного эзофагита. Дифференциальный диагноз
Гематогенный диссеминированный кандидоз дифференцируют с различными криптогенными бактериальными инфекциями, а также с оппортунистическими инфекциями у заболевших с нейтропениейКожно-слизистый кандидоз дифференцируют с волосистой лейкоплакией и поражениями, вызываемыми дрожжевыми или иными дрожжеподобными грибками. Лечение:
Режим
При диссеминированном кандидозе — стационарныйПри кожно-слизистом кандидозе — амбулаторный. Тактика веденияДиссеминированный кандидоз Возмещение жидкости и коррекция электролитного баланса При тяжёлых поражениях — поддержка гемодинамики и функции дыхания У заболевших, получающих ежедневно амфотерицин В, по меньшей мере дважды в неделю нужно исследовать кровь, уровень сывороточных электролитов и креатини-на. При выделении гемокультуры посевы крови нужно повторять до возникновения отрицательного результатаИсследование детей и заболевших с тяжёлым иммунодефицитом при каждом визите к врачу с проведением соответствующего физикального обследования и сбором подробного анамнеза. Препараты выбораПри диссеминированном кандидозеФлуконазол в течение первой недели по 400 мг в/в ежедневно, затем в той же дозе в/в или внутрь не менее 2 нед после клинического выздоровления и нормализации бактериологических показателей. При гематогенном диссеминированном кандидозе препарат так же полезен, как амфотерицин В, но менее токсичен для пациентов без нейтро-пении, ВИЧ-инфицирования и выраженной иммуносупрессии после пересадки органов.Амфотерицин В — альтернативный препарат при гематогенном диссеминированном кандидозе и препарат выбора для пациентов с нейтропенией и иммуносупрессией. Начинают с пробной дозировки 1 мг, затем её постепенно повышают до терапевтической (0,3—0,7 мг/кг/сут). Иногда после пробной дозировки вводят всю терапевтической дозу, в частности, пациентам в критическом состоянии. Продолжительность лечения зависит от состояния пациента и формы гематогенного диссеминированного кандидоза. Зачастую лечение продолжают 2—10 нед. Общая дозировка лекарства на курс лечения - 0,2—2,0 г.При кожно-слизистом кандидозе При кандидозном вульвовагинитеМиконазол — ежедневно перед сном интравагинально в виде 2% крема или суппозитория по 100 мг (в течение 7 сут).Клотримазол ежедневно перед сном интравагинально в виде суппозитория по 100 мг в течение 6—7 сут или по 200 мг в течение 3 сут, или в виде 1% крема в течение 6—7 сут.Нистатин в виде крема по 100 000 ЕД/г 1 р/сут или интравагинальных таблеток по 100 000 ЕД/г 2 р/сут в течение 7 дней.Флуконазол внутрь по 150 мг 1 р/сут. При кандидозе полости рта и глоткиКлотримазол таблетку (пастилку) по 10 мг держать во рту 20 мин 5 р/сут в течение 7—14 сут (48 ч после исчезновения молочницы). Наиболее эффективный препарат.Пастилки с нистатином по 1—2 шт 4—5 р/сут в течение 7—14 сут (48 ч после исчезновения молочницы).Суспензия нистатина для приёма внутрь по 5—10 мл, перед проматыванием в течение 20 мин полоскать рот 4—5 р/сут (лечение), 2—5 р/сут (профилактика рецидива).При кандидозном эзофагите Кетоконазол внутрь по 200—400 мг 4 р/сут в течение 14—21 сут. При кандидозе ЖКТ — флуконазол внутрь по 200 мг 4 р/сут в течение 14—21 сут. Альтернативные препараты
При диссеминированном кандидозе Флуконазол — при инфекции, вызванной Candida lustaniae, устойчивой к амфотерицину В. Амфотерицин В — при инфекции Candida krusei, устойчивой к флуконазолу.Другие синтетические противогрибковые средства — производные имидазола и триазола, в зависимости от их активности и безопасности.При кожно-слизистом кандидозе При кандидозном вульвовагинитеФлуконазол по 150 мг 1 р/сут.Терконазол (особенно при рецидивирующем течении с развитием резистентности к производным имидазола) -в виде 0,4% крема интравагинально перед сном в течение 7 дней, 0,8% крема или в суппозиториях по 80 мг интравагинально перед сном в течение 3 дней.Любые противогрибковые кремы или суппозитории для профилактики рецидива возможно использовать каждый месяц за несколько дней до менструации. При кандидозе полости рта и глоткиКетоконазол по 200—400 мг внутрь 4 р/сут в течение 14—21 сут.Флуконазол по 50—200 мг внутрь 4 р/сут в течение 14—21 сут.При кандидозном эзофагите — амфотерицин В (дозировки варьируют).Противопоказания
Амфотерицин В — при беременности, почечной недостаточностиКетоконазол — при нарушении функций печени и почек, беременности, кормлении грудью. Меры предосторожностиПри приёме амфотерицина возможны следующие осложнения В начале лечения часто появляются острые реакции: повышение температуры тела, озноб, артериальная гипотёнзия; при продолжении лечения могут пройти самостоятельно. Прописывают парацетамол, ибупрофен, гидрокортизон Наиболее серьёзное осложнение — азотемия. При повышении в крови уровня азота мочевины >40 мг% (14,3 ммоль/л) или креатинина >3,0 мг% (266 мкмоль) рекомендовано понизить дозу лекарства, а после нормализации этих показателей использовать его через день. Для профилактики осложнения надлежит поддерживать оптимальный водный баланс. Увеличение поступления в организм натрия (77 мЭкв в день, т.е. 1 л 0,45% р-ра NaCl) может ослабить нефротоксический результат амфотерицина В Вероятно развитие выраженной гипокалиемии (необходима коррекция) и канальцевого ацидоза (коррекция зачастую не нужна). Гипокалиемию усиливает гипомагниемия При длительном лечении часто развивается анемия, зачастую обратимая. Часто отмечают головную боль и флебитыПри сахарном диабете лечение амфотерицином начинают лишь при нормальном содержании глюкозы кровиКетоконазол при длительном использовании может вызвать замедление наступления эрекции, светобоязнь и оказать гепатотоксическое воздействие, препарат обладает тератогенными свойствамиПри нарушении функции почек надлежит понизить дозу флуконазола. К препарату часто развивается резистентность.Лекарственное взаимодействие
При одновременном использовании амфотерицина В с циклоспорином, аминогликозидами или ванкомици-ном нефротоксическое воздействие усиливаетсяФлуконазол угнетает метаболизм в печени, увеличивет концентрацию в плазме крови перо-рмышх гипогликемических средств, непрямых антикоагулянтов, ди-фенина, циклоспорина, теофиллина. Рифампицин ускоряет метаболизм флуконазола
Антациды, блокаторы гистаминовых Н2-рецепторов, м-холиноблокаторы замедляют всасывание кетоконазолаАмфотери-цин В — лекарственный антагонист кетоконазолаПероральные ги-погликемические средства, непрямые антикоагулянты, дифенин, циклоспорины: кетоконазол угнетает их метаболизм в печени и увеличивет концентрацию в плазме кровиИзониазид рифампицин вызывают ускорение метаболизма кетоконазолаТерфенадин, астемизол в сочетании с кетоконазолом приводят к изменению интервала Q-T на ЭКГ При сочетании алкоголя с кетоконазолом возможна дисульфирамовая реакцияАмфотерицин В увеличивет токсичность нефротоксических препаратовГлюкокортикоиды в сочетании с амфотерици-ном В — потенцирование гипокалиемииРифампицин ускоряет метаболизм флуконазолаПероральные гипогликемические средства, непрямые антикоагулянты, дифенин, циклоспорины: флуконазол усиливает их результат вследствие угнетения метаболизма в печени и повышения концентрации в плазме крови.Кандидоз - осложнения
Диссеминированный кандидоз Пиелонефрит ЭндофтальмитЭндокардит, миокардит, перикардитАртрит, хондрит, остеомиелит Пневмония Инфекция ЦНСКожно-слизистый кандидоз У заболевших с иммунодефицитом часто развиваются тяжёлые осложнения. Тяжесть осложнений при иммунодефиците зависит от степени нарушения иммунного статуса (широко используемый маркёр — количество С04-клеток). Умеренное угнетение иммунитета (количество С04-клеток — 200—500/мкл) может привести к развитию хронического кандидоза. При тяжёлой иммуносупрессии (С04-клеток менее 100/мкл) молочница может вызвать поражение любой системы организма, особенно почек (кандидурия). Прогноз. Смертность заболевших с гематогенным диссеминированным кандидозом — 40—75%, смертность от кандидемии — 15—37%. ПрофилактикаДиссеминированный кандидоз. Использование флуконазола в дозе 400 мг в день у заболевших, перенёсших трансплантацию костного мозга или подвергающихся лечению острого лейкоза, понижает заболеваемость кандидозомКожно-слизистый кандидоз: ношение хлопчатобумажного нижнего белья.Кандидоз - синонимы
МолочницаКандидамикозМикоз дрожжевойМонилиазОидиомикозМКБ. В37 Кандидоз В37.7 Кандидозная септицемия В37.9 Кандидоз неуточнённый В37.8 Кандидоз других локализаций ПримечанияБольшинство кандидозных инфекций связано с эндогенной флоройПередачу от человека к человеку наблюдают редкоКандидозный вагинит может передаваться половым путём (редко)Кандидозная лейкоплакия полости рта может быть предраковым состоянием (редко)У заболевших с тяжёлым иммунодефицитом кандидоз пищевода может появляться вместе с иными инфекционными (в частности, ВПГ, цитомегаловирус) эзофагитамиКожные тесты, часто используемые для диагностики или исключения анергии, положительны у 70—85% лицХейлит ангулярный (заеда, ангулит) — воспаление и трещина в области угла рта; предрасполагающие факторы — снижение высоты прикуса (при снашивании съёмных протезов), недостаточность питания, аллергические дерматиты или грибковая инфекция (Candida albicans). Литература. 129: 88—91